Рекомендации американского общества анестезиологов (asa)
Содержание:
- Химические опыты XVIII–XIX века
- История развития эндотрахиального наркоза
- Методы обезболивания в Средние века
- История развития анестезиологии
- Инфильтрационная местная анестезия в хирургии
- Открытие групп крови и развитие трансфузиологии
- Система классификации физического статуса пациентов Американского общества анестезиологов (ASA physical status classification system)
- Особенности анестезии при ринопластике
- ПРАКТИЧЕСКОЕ РУКОВОДСТВО
- Развитие анестезиологии
- Метафорические ассоциативные карты
- Закись Азота
- Клиническая помощь
- Центр медитации, ассоциации и Краниосакральной терапии
- Влияние местной анестезии на развитие хирургии
- Анатомо-физиологический период
- Администрирование
Химические опыты XVIII–XIX века
С развитием научных знаний учёные стали постепенно приближаться к решению сложной проблемы. В начале XIX века английский естествоиспытатель Х. Дэви установил на основе личного опыта, что вдыхание паров закиси азота притупляет ощущение боли у человека. М. Фарадей установил, что похожий эффект вызывают пары серного эфира. Их открытия не нашли практического применения.
В середине 40-х гг. XIX века дантист Г. Уэлс из США стал первым в мире человеком, который подвергся хирургической манипуляции, находясь под воздействием обезболивающего средства — закиси азота или «веселящего газа». Уэлсу удалили зуб, но боли он не почувствовал. Уэлс вдохновился удачным опытом и стал пропагандировать новый метод. Однако повторная публичная демонстрация действия химического анестетика завершилась крахом. Уэлсу не удалось завоевать лавры первооткрывателя наркоза.

История развития эндотрахиального наркоза
В современной анестезиологии чаще всего практикуют эндотрахеальный наркоз, именуемый ещё интубационным или комбинированным. Это наиболее безопасный для человека вид анестезии. Его применение позволяет держать под контролем состояние пациента, осуществлять сложные полостные операции.
Кто изобрел эндотрохиальный наркоз? Первый документально зафиксированный случай использование дыхательной трубки в медицинских целях связан с именем Парацельса. Выдающийся врач Средневековья ввёл трубку в трахею умирающему человеку и тем самым спас его жизнь.
Профессор медицины из Падуи Андре Везалий в XVI веке проводил эксперименты над животными, вводя в их трахеи дыхательные трубки.
Эпизодичное применение трубок для дыхания во время операций дало основу для дальнейшего развития в области анестезиологии. В начале 70-х годов XIX века германский хирург Тренделенбург изготовил дыхательную трубку, снабжённую манжетой.
Методы обезболивания в Средние века
Кто изобрел наркоз? В Средние века чудодейственный эффект приписывался корню мандрагоры. Это растение из семейства паслёновых содержит в своём составе сильнодействующие психоактивные алкалоиды. Снадобья с добавлением вытяжки из мандрагоры оказывали наркотическое воздействие на человека, затуманивали сознание, притупляли боль. Однако неверная дозировка могла привести к летальному исходу, а частое употребление вызывало наркозависимость. Обезболивающие свойства мандрагоры впервые в 1 в н.э. описал древнегреческий философ Диоскорид. Он дал им название «анестезия» — «без чувства».
В 1540 г. Парацельс предложил использовать для обезболивания диэтиловый эфир. Он неоднократно испробовал вещество на практике — результаты выглядели обнадеживающе. Другие медики не поддержали новаторство и после смерти изобретателя про этот метод забыли.
Чтобы отключить сознание человека для проведения наиболее сложных манипуляций, хирурги использовали деревянный молоток. Пациенту наносился удар по голове, и он временно впадал в беспамятство. Метод был грубым и неэффективным.
Самым распространённым способом средневековой анестезиологии была ligatura fortis, т. е.ущемление нервных окончаний. Мера позволяла незначительно снизить болевые ощущения. Одним из апологетов подобной практики был придворный врач французских монархов Амбруаз Паре.
История развития анестезиологии
История развития анестезиологии начинается с общей анестезии. С появлением общей анестезии положение изменилось – хирургия перешла на совершенно другой уровень. Стало возможным проводить операции медленнее, а значит, и точнее. Хирургия двинулась в «запретные зоны» и эволюция напрямую была связана с появлением и развитием анестезиологии.
Сначала использовали только эфир, затем в анестезиологическую практику были внедрены и другие ингаляционные анестетики. В ноябре 1847 года врачом-акушером из Эдинбурга Джеймсом Симпсоном впервые был использован хлороформ. Он оказался более сильным анестетиком, чем эфир, но имел более серьезные побочные эффекты. Применение хлороформа иногда приводило к внезапной смерти (первый из подобных инцидентов произошел в начале 1848 года) и со временем стать причиной очень серьезных повреждений печени. Тем не менее, он был проще в использовании, чем эфир, поэтому, несмотря на свои недостатки, стал очень популярен. В течение последующих 40 лет на практике было опробовано большое количество различных агентов, каждый из которых имел свои явные преимущества, но лишь немногие из них выдержали испытание временем.
Следующим важным шагом вперед в истории анестезиологии стало появление местной анестезии. В 1877 году впервые для этих целей был использован кокаин. Затем появились местная инфильтрационная анестезия и блокады периферических нервов, еще позже – спинальная и эпидуральная анестезия, позволившие в 1900-х годах осуществлять хирургические операции на брюшной полости без глубокого наркоза, который достигается при использовании эфира и хлороформа. В начале 1900-х годов в медицинскую практику были введены новые, менее токсичные местные анестетики.
История применения миорелаксантов в анестезиологии
Это был ещё один шаг в истории анестезиологии. В 1940-х и начале 1950-х годов появились миорелаксанты – сначала препараты на основе кураре (яд южноамериканских индейцев), а затем, в течение последующих десятилетий, целый ряд других агентов. Самый сильный из входящих в состав кураре алкалоидов – тубокурарин – впервые был использован в клинической анестезиологии в Монреале в 1943 году доктором Гарольдом Гриффитом (Harold Griffith), а чуть позднее, в 1946 году, в Ливерпуле профессором Томасом Грэем (Thomas Cecil Gray). Griffith и Johnson предпологали, что тубокурарин является безопасным препаратом для развития миорелаксации во время хирургического вмешательства. Однако, спустя 12 лет Beecher и Todd сообщили о шестикратном увеличении летальности среди пациентов, получавших тубокурарин по сравнению с теми, кто не получал миорелаксанты. Повышенная летальность была связана со слабым представлением о фармакологии миорелаксантов и их антагонизме. Сукцинилхолин, разработанный Thesleff и Foldes в 1952 году, радикально изменил анестезиологическую практику. Его быстрое начало и ультракороткая длительность действия позволяли выполнять быструю интубацию трахеи. В 1967 г. Baird и Reid впервые сообщили о клиническом применении синтетического аминостероида панкурония. Разработка миорелаксантов средней продолжительности действия основывалась на метаболизме соединений, и в 1980-е гг. в клиническую практику вошли векуроний и атракурий.
Инфильтрационная местная анестезия в хирургии
Carl Ludwig Schleich
Усовершенствованием инфильтрационного метода мы обязаны Reclus и Schleich. Отдельные опыты, как выше было упомянуто, правда, производились многими хирургами (Roberts), но лишь Reclus и Schleich разработали инфильтрационную местную анестезию как метод. Он состоит главным образом, в том, что кожа инфильтрируется раствором кокаина внутрикожными инъекциями так, что желваки (Quaddeln) от впрыскивания соприкасаются друг с другом. Лежащие глубже слои ткани, прежде чем разрезаются, каждый раз пропитываются тем же раствором.
Инфильтрационная местная анестезия в хирургии представляет терминальную анестезию; анестезирующим раствором омываются и делаются нечувствительными самые окончания нервов.
С 1893 года Reclus уменьшил концентрацию своих растворов кокаина; он перешел на 1%, а затем на ½% раствор. При этом он не ограничивался малой хирургией; он делал более крупные операции, как грыжесечения, резекции ребра и даже операции брюшной полости. Его способ казался безопасным, и он не останавливался перед дозой в 0,2 кокаина. В Германии этот метод Reclus встретил мало сочувствия, вероятно из-за высокой дозы кокаина.
Schleich показал, что дозировку кокаина, можно еще больше уменьшить, чем это сделал Reclus. 1891 году он сообщил о 224 операциях, в том числе о лапаротомиях, грыжесечениях и т. д., которые он произвело помощью 0,2% раствора кокаина при одновременном применении эфира (Aetherspray). При этом он не превышал дозу в 0,04 кокаина. Охлаждение кожи он делал лишь в целях безболезненного укола иглой. В настоящее время мы знаем, что от охлаждения кожи действие кокаина усиливается.
Schleich употреблял следующие три раствора:

Растворы II и III были самыми употребительными; раствор I употреблялся, главным образом, для обезболивания воспаленных тканей. Добавлению морфия к своему раствору Schleich приписывал местное действие
Между прочим Braun обратил внимание на это заблуждение Schleich и подчеркнул, что добавление морфия, имеет исключительно общее действие. Раствор без добавления морфия, имел такое же местное действие, как и раствор Schleich с морфием
Позднее, как замена ядовитого кокаина, был введен Braun, Reclus и Legrand — эйкаин-В, a Custer — тропококаин. По сравнению с кокаином, была отмечена меньшая длительность анестезии, при одинаковом в процентном отношении растворе эйкаина, и несравненно более продолжительное время до наступления действия. Концентрация эйкаина должна была быть увеличена вдвое, а тропококаина в 5-8 раз, чтобы действие этих веществ сравнялось с действием применяемых растворов кокаина.
Hackenbruch, Gottstein, Legrand и другие рекомендовали смеси из эйкаина и кокаина.
Открытие групп крови и развитие трансфузиологии
История переливания крови корнями
уходит вглубь веков. Люди издавна ценили
значение крови для жизнедеятельности
организма, первые мысли о применении
крови с лечебной целью появились задолго
до нашей эры. В древности в крови видели
источник жизненной силы, с её помощью
искали исцеления от тяжёлых болезней.
Значительная кровопотеря становилась
причиной смерти, что неоднократно
подтверждалось во время войн и стихийных
бедствий. Всё это способствовало
возникновению идеи о перемещении крови
из одного организма в другой.
Для истории переливания крови характерна
волнообразность развития с подъёмами
и спадами. В ней можно выделить три
основных периода:
• эмпирический;
• анатомо-физиологический;
• научный.
Система классификации физического статуса пациентов Американского общества анестезиологов (ASA physical status classification system)
| ASA I | Здоровый пациент | Здоровый, не курящий, мало употребляющий алкоголь. |
| ASA II | Пациент с легким системным заболеванием | Легкие заболевания только без существенных функциональных ограничений. Примеры включают в себя (но не ограничиваются ими): курильщик, социальный алкоголик, беременная, ожирение (<30 ИМТ <40), компенсированный сахарный диабет, контролируемая артериальная гипертензия, легкие заболевания дыхательной системы. |
| ASA III | Пациент с тяжелым системным заболеванием | Значимые ограничения функциональной активности. Примеры включают в себя (но не ограничиваются ими): плохо контролируемая артериальная гипертензия или субкомпенсированный сахарный диабет, ХОБЛ, патологическое ожирение (ИМТ ≥40), активный гепатит, алкогольная зависимость или злоупотребление алкоголем, имплантированный кардиостимулятор, умеренное снижение фракции сердечного выброса, хроническая почечная недостаточность, требующая регулярного прохождения гемодиализа по расписанию. В анамнезе (более 3 мес.) инфаркт миокарда, инсульт, транзиторная ишемическая атака, ишемическая болезнь сердца или стентирование. |
| ASA IV | Пациент с тяжелым системным заболеванием, которое представляет собой постоянную угрозу для жизни | Примеры включают в себя (но не ограничиваются ими): инфаркт миокарда, инсульт, транзиторная ишемическая атака, ишемическая болезнь сердца или стентирование, текущая ишемия миокарда или тяжелая дисфункция клапанов сердца, резкое снижение фракции выброса, сепсис, ДВС-синдром, острая или хроническая почечная недостаточность, при не регулярном прохождении гемодиализа. |
| ASA V | Умирающий пациент. Операция по жизненным показаниям. | Примеры включают в себя (но не ограничиваются ими): разрыв аневризмы аорты, тяжелая политравма, внутричерепное кровоизлияние, острая ишемия кишечника при сопутствующей выраженной кардиальной патологии или полиорганной недостаточности. |
| ASA VI | Констатирована смерть мозга, органы удаляются для донорских целей. | |
| Добавление буквы «Е» обозначает неотложность хирургического вмешательства. Чрезвычайная ситуация определяется как существующая, когда задержка в лечении пациента приведет к значительному увеличению угрозы для жизни. Например: ASA I E, II E, III E или IV E. Класс ASA V, как правило, всегда ASA V E. Класс ASA VI E не существует. |
Классификация ASA (Американского общества анестезиологов) с изменениями от 15 октября 2014 г.
Практические стандарты ASA и клинические рекомендации ASA для анестезиологов и реаниматологов подробнее здесь.
Особенности анестезии при ринопластике
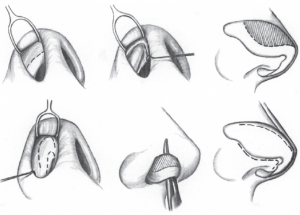 Существует 4 типа операций в области носа: пластика кончика носа, дорсальная ринопластика и септопластика. Ринопластика, в сочетании с хирургией носовой перегородки называется септоринопластикой. Операции на кончике носа и дорсальная ринопластика могут быть выполнены с помощью имплантации синтетических материалов, например, фибриллированного полимера политетрафторэтилена (Gore-Tex).
Существует 4 типа операций в области носа: пластика кончика носа, дорсальная ринопластика и септопластика. Ринопластика, в сочетании с хирургией носовой перегородки называется септоринопластикой. Операции на кончике носа и дорсальная ринопластика могут быть выполнены с помощью имплантации синтетических материалов, например, фибриллированного полимера политетрафторэтилена (Gore-Tex).
Выбор анестезии при ринопластике — эндотрахеальный наркоз, так как на первом месте стоит безопасность анестезии, т.е. защита дыхательных путей от попадания инородных тел во время операции (участки тканей, кровь и др.). Рекомендуется умеренная гипотензия в интраоперационном периоде для профилактики кровотечения (управляемая гипотензия).
Тампонирование ротоглотки позволяет предотвратить затекание крови в желудок.
Положение пациента — на спине.
Средняя длительность операции 1–3 часа.
Возможные осложнения: перфорация носовой перегородки, кровотечение, аспирация
ПРАКТИЧЕСКОЕ РУКОВОДСТВО
Назначение устройства Анаконда (AnaConDa)
Анестетиксберегающее устройство AnaConDa предназначено для седации и анестезии севофлураном или изофлураном (рис. 1).

Рисунок 1. Конструкция устройства AnaConDa
Учитывая возможность рециркуляции ингаляционного анестетика, данное устройство может использоваться с обычными респираторами (с полуоткрытым дыхательным контуром, без адсорбера углекислого газа и испарителя анестетика). Оно присоединяется как дыхательный антибактериальный фильтр между эндотрахеальной трубкой и Y-образным тройником дыхательного контура. Дополнительно требуется шприц-дозатор, газоанализатор и система элиминации газов.
Седация должна проводиться только в условиях полного мониторинга и при наличии возможности осуществления кардиореспираторной поддержки. Устройство может использоваться только анестезиологом-реаниматологом, имеющим опыт работы с ингаляционными анестетиками и способным своевременно распознать и устранить возможные побочные эффекты указанных препаратов, а также обладающим навыками поддержания проходимости дыхательных путей и проведения вспомогательной и искусственной вентиляции легких. Устройство AnaConDa предназначено для одноразового применения и подлежит замене после каждых 24 часов использования у одного пациента, а также по мере необходимости, например при блокировании дыхательного контура мокротой.
Развитие анестезиологии
С изобретением наркоза возникла потребность в специалистах в этой сфере. При операции нужен был врач, отвечающий за дозу наркоза и контролирующий состояние больного. Первым анестезиологом официально признан англичанин Джон Сноу, начавший свою деятельность на этом поприще в 1847 году.
Со временем стали появляться сообщества анестезиологов (первое – в 1893 году). Наука стремительно развивалась, в анестезиологии уже начали применять очищенный кислород.
1904 год – впервые проведен внутривенный наркоз с гедоналом, ставший первым шагом в развитии неингаляционного наркоза. Появилась возможность делать сложные полостные операции.
Не стояло на месте и развитие препаратов: создавалось множество средств для обезболивания, многие из которых совершенствуются до сих пор.
Во второй половине 19 века Клодом Бернаром и Грином было открыто, что улучшить и усилить наркоз можно путем предварительного введения морфина для успокоения больного и атропина для уменьшения отделения слюны и предупреждения сбоя сердцебиения. Еще чуть позже в анестезии начали применять противоаллергические препараты перед началом операции. Так начала развиваться премедикация как медикаментозная подготовка к общему наркозу.
Постоянно применяемый для наркоза один препарат (эфир) уже не удовлетворял запросы хирургов, поэтому С. П. Федоровым и Н. П. Кравковым был предложен смешанный (комбинированный) наркоз. Использование гедонала отключало сознание больного, хлороформ быстро устранял фазу возбужденного состояния пациента.
Сейчас в анестезиологии тоже один-единственный какой-либо препарат не может самостоятельно сделать наркоз безопасным для жизни пациента. Поэтому современный наркоз – многокомпонентный, где каждый препарат выполняет свою необходимую функцию.
Как ни странно, но местная анестезия начала развиваться гораздо позже открытия общего наркоза. В 1880 году идея о местном обезболивании была высказана (В. К. Анреп), а в 1881 – провели первую операцию на глазу: офтальмолог Келлер придумал проведение местной анестезии, применив введение кокаина.
Развитие местной анестезии начало довольно быстро набирать обороты:
- 1889 год: инфильтрационная анестезия;
- 1892 год: проводниковая анестезия (изобрел А. И. Лукашевич совместно с М. Оберстом);
- 1897 год: спинальная анестезия.
Большое значение сыграл популярный и ныне метод тугого инфильтрата, так называемая футлярная анестезия, которую изобрел А. И. Вишневский. Тогда этот метод часто использовался в военных условиях и в экстренных ситуациях.
Развитие анестезиологии в целом не стоит на месте: постоянно разрабатываются новые препараты (например, фентанил, анексат, налоксон и др.), обеспечивающие безопасность для пациента и минимум побочных явлений.
Метафорические ассоциативные карты
Аббревиатура МАК расшифровывается как «метафорические ассоциативные карты». Они напоминают игральные карты или открытки с яркими изображениями. На них чаще всего изображают животных, пейзажи, различные предметы и их сочетания, абстракции и узоры. У человека картинки вызывают ассоциации, поэтому карты «ассоциативные». Кроме того, карта – это метафора того, что волнует человека, чего он боится или желает, поэтому карты «метафорические».
Значимость данных карт заключается в том, что они помогают понять чувства и мысли, которые человек не может описать. Эти карты могут использоваться человеком самостоятельно для самоанализа. Обучение этому делу не отнимает много времени. Но чаще всего карты применяются профессиональными психологами, которые помогают проработать человеку его переживания.
МАК-терапия в психологической практике сегодня используется все чаще. С помощью различных наборов карт проводят психологический анализ, закрывают гештальт, выполняют психологический синтез и многое другое. Также МАК часто совмещают с арт терапией.
Закись Азота

Когда в стоматологическом кресле вы будете смеяться под действием «веселящего» газа, обязательно поблагодарите Джозефа Пристли, родившегося в 1733 году в Великобритании. Этот ученый и политический деятель первым нашел эту субстанцию.
В своей работе, изучающей различные типы газов, он в шести томах описал действия около 10 видов, которые сам и нашел. Правда некоторые ученые спорят, действительно ли Пристли был первым, кто идентифицировал кислород. Проводя эксперименты с закисью азота, в начале XIX века британский химик Хамфри Дэви обнаружил, что вдыхание газа в легкие заставляет его истошно смеяться. Его обезболивающий эффект доктор изучил на животных, хотя труды не произвели в медицине того времени.
По прошествии 20 лет американец Самуэль Кули поранился, находясь под воздействием азота. При этом он практически не ощутил боли, доказав теорию о его обезболивающих свойствах. С тех пор закись азота стала основным средством анестезии на многие годы вперед.
Ну а если Вы захотите хорошенько посмеяться, у нас есть для этого подходящая статья. Представляем Вам прикольные фотографии, которые кажутся смонтированными, хотя в них нет никакой обработки.
7
Клиническая помощь
Пациент и выбор процедур
- Анестезиолог должен удостовериться, что процедура, которая будет осуществляться, находится в рамках принятой медицинской практики и соответствует возможностям данного медицинского учреждения.
- Длительность и степень сложности процедуры должны позволить пациенту перед выпиской домой успеть восстановиться.
- Пациентов, у которых по медицинским показаниям или в силу каких-то других обстоятельств высок риск осложнений, для выполнения процедуры следует направить в соответствующее медицинское учреждение.
Наблюдение в периоперационном периоде
- Анестезиолог должен придерживаться «Основных стандартов по проведению подготовительных мероприятий», «Стандартов по анестезиологическому мониторингу», «Руководства по послеоперационному наблюдению» и «Руководства по амбулаторной анестезиологии и хирургии», рекомендуемых в настоящее время Американским Обществом Анестезиологов (ASA).
- Анестезиолог должен непосредственно присутствовать в операционной во время операции и быть в состоянии мгновенной доступности до полного восстановления пациента.
- Ответственность за выписку пациента несет лечащий врач (терапевт). Это решение должно быть зафиксировано в медицинской документации.
- Персонал, имеющий навыки оказания реанимационной помощи (например, ACLS, PALS), должен находиться в состоянии мгновенной доступности, пока все пациенты не будут выписаны домой.
Оборудование и мониторинг
- Все учреждения должны иметь, как минимум, надежный источник кислорода, отсос, реанимационное оборудование и медикаменты для неотложной помощи.
- В операционной должно быть достаточно места, чтобы разместить все необходимое оборудование и персонал и обеспечить возможность оперативного доступа к пациенту, наркозному аппарату (при его наличии) и всем контрольно-измерительным приборам.
- Все оборудование должно быть проверено и испытано в соответствии с техническими требованиями изготовителя.
- Должны быть доступны резервные источники энергии, позволяющие обеспечить защиту пациента в случае возникновения чрезвычайной ситуации.
- В любом месте, где применяют анестезию, должны иметься подходящий наркозный аппарат и оборудование, которое позволяет контролировать состояние пациента в соответствии с разработанными ASA «Стандартами по анестезиологическому мониторингу», а также документация по регулярному профилактическому обслуживанию оборудования в соответствии с рекомендациями производителя.
- В медицинских учреждениях, где анестезиологические услуги предоставляются младенцам и детям, должно иметься необходимое анестезиологическое и реанимационное оборудование, соответствующее по размеру маленьким пациентам. Требование соответствия касается и имеющихся здесь медикаментов.
Центр медитации, ассоциации и Краниосакральной терапии
Идея создания МАК-Центра, возникла в 2016 году, когда мы (Артамохина Оксана и Семенцова Ольга) на тот момент прошли обучение в Аккорд Центре у Галины Гапон, по курсу метафорические ассоциативные карты. Обучившись работе с этим замечательным психологическим инструментом поняли, что работать с картами очень интересно, продуктивно и главное эффективно. Многие личные жизненные вопросы и проблемы стали понятны и решаемы.
Аккорд Центр у Галины Гапон
И возникло желание помогать другим людям, используя полученные навыки и знания по психологии и методике работы с метафорическими картами, как дополнительным инструментом. Мы проводили сеансы с клиентами в частном порядке, договариваясь о встречах либо дома или в кафе. Потом стали проводить групповые сеансы (семинары) с Метафорическими картами на различные темы (взаимоотношения, деньги, бизнес, личностный рост и многое другое). Это оказалось еще более эффективно, когда люди работая в группе разбирают свои вопросы и получают глубокие (осознания) инсайты, не только от ведущего как в индивидуальной консультации, но и от группы в целом. В общем благодаря метафорическим картам, у нас родилась идея создания нашего центра, но на тот момент у нас ничего не было кроме огромного желания.
Так же в 2016-2017 году, мы прошли обучение по сакральной игре на Гонге, ОГРОМНАЯ БЛАГОДАРНОСТЬ нашему Учителю в этой практике Лидии Макашовой (замечательному преподавателю кундалини-йоги). В результате звукотерапия стала еще одним направлением нашей деятельности и практики. Мы приобрели замечательный полифонический гонг, с которым мы сейчас работаем и проводим: ночные гонг-медитации, выездные гонг-медитации для групп в рамках различных семинаров и тренингов, а так же короткие часовые, полуторачасовые индивидуальные и групповые гонг-сессии.
Имея в своем арсенале багаж знаний, умений, навыков по преподаванию Йоги, Цигун, проведению сеансов по остеопатии и кранио-сакральной терапии, проведению различных психологических игр, семинаров и т.д., мы пришли к тому, что нужно создать себе свое рабочее пространство, для проведения всех наших мероприятий, реализации различных проектов которые помогают нам на нашем пути духовного развития, личностного роста и осознанности.
Влияние местной анестезии на развитие хирургии
Благодаря успехам местной анестезии и ее хорошим результатам, число общих масочных наркозов значительно упало, в то время как количество операций под местной анестезией значительно увеличилось.
В Гейдельбергской хирургической клинике, в 1906 г. было произведено 85% операций под наркозом и 11,4% под местной анестезией, а в 1911 г. 52% под наркозом и 42% под местной анестезией. Braun в 1910 г. сделал 40,1% операций под местной анестезией; в Марбургской клинике эта цифра равнялась даже 55%, a Hackenbruch указывает на 50-68%.
Малая хирургия уже не является единственной областью применения местной анестезии в хирургии, и для успешности наиболее’ серьезных вмешательств затруднений более не имеется. Только немногие брюшные операции требуют общего наркоза. Вследствие отпадения опасностей, связанных с наркозом, результаты операций сделались значительно лучшими. Стоит лишь вспомнить об операциях черепа и лица, о больших операциях грудной клетки, о простатектомиях и ампутациях. Не следует кроме того умалять преимущество возможности обходиться без ассистентов, дающих наркоз.
Анатомо-физиологический период
Начало анатомо-физиологического периода
в истории переливания крови связывают
с открытием Уильямом Гарвеем в 1628 г.
законов кровообращения. Благодаря
правильному пониманию принципов движения
крови в живом организме, вливание
лечебных растворов и переливание крови
получили анатомо-физиологическое
обоснование.
В 1666 г. выдающийся английский анатом и
физиолог Р. Лоуэр успешно перелил с
помощью серебряных трубочек кровь от
одной собаки другой, что послужило
толчком к применению этой манипуляции
у человека. Р. Лоуэру принадлежит
приоритет первых опытов по внутривенному
вливанию лечебных растворов. В вены
собакам он вводил вино, пиво и молоко.
Хорошие результаты от переливания крови
и введения некоторых жидкостей позволили
Лоуэру рекомендовать их применение у
людей.
Первое переливание крови от животного
человеку осуществил в 1667 г. во Франции
Ж. Дени. Он перелил кровь ягненка
душевнобольному юноше, погибающему от
многократных кровопусканий — модного
метода лечения. Юноша выздоровел. Однако
при том уровне развития медицины
успешными и безопасными гемотрансфузии,
естественно, быть не могли. Переливание
крови четвёртому больному закончилось
его смертью. Ж. Дени был привлечён к
суду, а переливание крови было запрещено.
В 1675 г. Ватикан издал запретный эдикт,
и исследования по трансфузиологии были
прекращены почти на целое столетие.
Всего в XVII столетии во Франции, Англии,
Италии и Германии было проведено 20
переливаний крови больным, но затем на
долгие годы этот метод был забыт.
Попытки выполнить переливание крови
возобновились лишь в конце XVIII века. А
в 1819 г. английский физиолог и акушер Дж.
Блендель произвёл первое переливание
крови от человека человеку и предложил
аппарат для гемотрансфузии, которым он
пользовался для лечения обескровленных
рожениц. Всего он со своими учениками
провёл 11 переливаний крови, причём кровь
для переливания забирали у родственников
пациентов. Уже в то время Блендель
заметил, что в некоторых случаях при
гемотрансфузии у больных возникают
реакции, и пришёл к выводу, что при их
развитии переливание следует сразу
прекратить. Перед вливанием крови
Блендель использовал подобие современной
биологической пробы.
Пионерами русской медицинской науки в
области трансфузиологии считают Матвея
Пэкэна и С.Ф. Хотовицкого, в конце XVIII и
начале XIX века детально описавших технику
переливания крови и влияние перелитой
крови на организм больного.
В 1830 г. московский химик Герман предложил
внутривенно вливать подкисленную воду
для лечения холеры. В Англии врач Латта
в 1832 г. во время эпидемий холеры произвёл
внутривенное вливание раствора поваренной
соли. Эти события стали началом применения
кровезамещающих растворов.
Администрирование
Качество оказания услуг
- В учреждении должен иметься главный врач или руководящий орган, который определяет политику и несет ответственность за деятельность учреждения и его сотрудников. Главный врач (или управляющий орган) несет ответственность за соответствие имеющегося оборудования и профессиональной компетентности персонала данному типу оказываемых услуг.
- Политика учреждения и список предоставляемых медицинских услуг должны быть записаны в соответствующей документации и ежегодно пересматриваться.
- Главный врач (или управляющий орган) должен обеспечить соблюдение всех местных и федеральных нормативных актов.
- Все медицинские работники (в том числе и медсестры) должны иметь действующую лицензию или сертификат для выполнения возложенных на них обязанностей.
- Весь персонал, участвующий в оказании медицинской помощи, должен иметь необходимую для выполнения данного вида услуг квалификацию – соответствующий уровень образования, профессиональную подготовку и опыт.
- Анестезиолог должен непрерывно работать над улучшением качества свой профессиональной подготовки.
- Главный врач (или управляющий орган) должен знать и соблюдать основные права своих пациентов. Последние должны иметь доступ к письменному документу, описывающему эту политику.
Безопасность
- Медицинские учреждения должны соблюдать все федеральные и местные законы, нормативы и правила, относящиеся к пожарной безопасности, сохранению целостности конструкций здания, созданию доступной среды для инвалидов, охране труда и здоровья, а также к утилизации медицинских и опасных отходов.
- Медицинские учреждения должны соблюдать законы и правила, касающиеся использования, хранения и учета наркотических средств.