Цветотест для исследования бинокулярного зрения цт 1
Содержание:
- Сколиоз и сопутствующие заболевания
- Симптоматические проявления
- Методы диагностики дейтераномалии
- Методы диагностики
- Заболевание имеет массу проявлений
- Виды исследований
- Таблица Орловой
- Принципы диагностики тиреоидита
- «Они не все плохие, просто можно нарваться»
- Симптомы
- Симптомы гетеротропии
- Профилактика
- Диагностирование
- Как проводится диагностирование?
- Стадии развития
- Заключение
- Выводы:
Сколиоз и сопутствующие заболевания
Как мы уже говорили, сколиоз способствует развитию других заболеваний, которые, на первый взгляд, вовсе не связаны с позвоночником. И чем сильнее выражено искривление, тем больше неприятностей оно приносит. Нарушается мозговое кровообращение, ухудшается деятельность внутренних органов. Асимметрия лопаток, например, приводит к тому, что одно легкое будет меньше другого и, следовательно, будет хуже работать. Последствием асимметрии туловища может быть и разная величина почек. Тяжелые искривления позвоночника и грудной клетки уменьшают объем плевральных полостей, нарушают механику дыхания, что, в свою очередь, ухудшает функцию внешнего дыхания, снижает насыщение артериальной крови кислородом, изменяет характер тканевого дыхания, вызывает гипертензию, то есть периодическое повышение кровяного давления, гипертрофию миокарда правой половины сердца. Естественно, что при таком положении дел ослабляется и иммунитет. В результате организм подвержен вирусным инфекциям, дисбактериозам, аллергиям. У девочек к периоду полового созревания могут возникать поликистозы, гормональные нарушения. И все это из-за сколиоза. В дальнейшем, когда девочки будут готовиться стать мамами, при перекошенном тазе им грозит слабая родовая деятельность, повышенная болезненность при родах, множество других проблем. Сколиотическая болезнь может привести к остеохондрозу, а его последствия – это дегенеративно-дистрофические изменения позвоночника, преждевременная старость. Как видите, сколиоз – достаточно серьезное заболевание
Поэтому очень важно не пропустить начала развития этой болезни, чтобы иметь возможность вовремя остановить ее. Например, при I и II степени сколиоза можно рассчитывать на излечение, правда, только в том случае, если лечение начато до полового созревания
Но даже если произошло половое созревание и скелет полностью сформировался, а болезнь определилась после этого, не стоит опускать руки – вполне возможно остановить негативные процессы. А вот если произошла деформация скелета и реберных дуг, если скелет уже сформировался и закостенел, а позвоночные сегменты стали неровными, клинообразными – это уже III или даже IV степень сколиоза, которая вообще не лечится. Скажем больше, на этих стадиях любого рода лечение противопоказано. Так что вовремя распознать болезнь очень важно. О диагностике сколиоза мы и поговорим в следующей главе.
Симптоматические проявления
Симптомы подострого тиреоидита зависят от того, какая стадия заболевания диагностирована у пациента.
Стартовый этап заболевания имеет продолжительность порядка 4 — 8 недель и характеризуется следующими симптоматическими проявлениями:
- болезненность области железы;
- повышенная температура;
- общее недомогание;
- увеличение размеров ЩЖ;
- усиленное потоотделение;
- нарушения сна (бессонница).
Когда начальная стадия протекает с осложнениями, могут возникать такие дополнительные симптомы:
- снижение массы;
- тахикардия;
- тремор.
Однако при этом не наблюдается увеличения ближних лимфатических узлов.
На эутиреоидной стадии подострого тиреоидита симптоматические проявления становятся менее выраженными либо могут исчезать вовсе. Болезненность области щитовидной железы уменьшается.
На гипотиреоидной стадии подострого тиреоидита могут возникать следующие негативные ощущения у пациента:
- рост массы тела;
- чрезмерная утомляемость;
- нарушения памяти;
- вялость.

Симптоматические проявления 3 стадии тиреоидита де Кервена имеют значительное сходство с проявлениями гипотиреоза.
Важно!
В редких случаях подострый тиреоидит может приводить к развитию стойкого гипотиреоза.
После того, как заболевание было выявлено и вылечено, возможен рецидив на фоне негативных воздействий извне на организм, например, после переохлаждения либо после инфекционного заболевания.
Методы диагностики дейтераномалии
Дальтонизм, при отсутствии других патологий, не влияет на остроту зрения. По этой причине для выявления дейтеранопии, и проверки на дальтонизм, используются специальные тесты. К ним относятся: тест Ишихара, таблица Рабкина и FALANT-тест. Далее более детально расскажем о каждом из них.
Тест Ишихара
Он проводится с помощью набора картинок с разноцветными пятнами, формирующими начертания. Иногда тестируемые не могут описать, что изображено на картинке из-за выпадения части изображения из зрительного поля. Как дальтоники видят цвета расскажет эта ссылка.
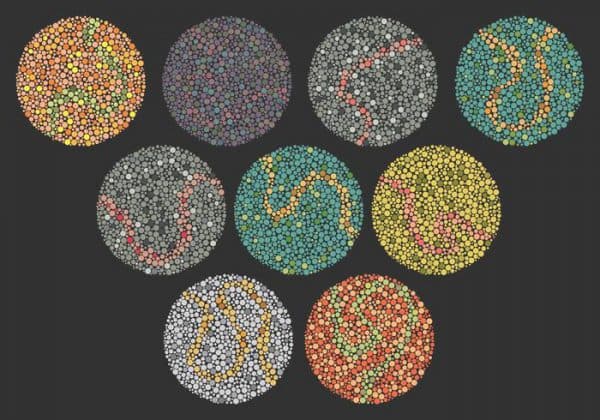
Тест Ишихара позволяет выявить наличие отклонения, но после его похождения рекомендуются дополнительные обследования глаза.
В тесте также есть арабские цифры, геометрические фигуры. Фон рисунка имеет несущественные отличия от самой картинки, что приводит к тому, что лицо с нарушением восприятия цветов не способен определить форму. Про очки от косоглазия расскажет эта статья.
Таблица Рабкина
Таблицы Рабкина включают 27 полихроматических изображений. Это картинки из цветных меленьких кругов, при этом на фоне одного оттенка образованы цифры из таких же кругов иного оттенка.

Таблица Рабкина – наиболее точный метод определения дальтонизма.
Изображения показывают в определённой последовательности на протяжении 5 секунд. При этом устройство таблиц таково, что оно позволяет обнаружит и диагностировать не только наличие патологии, и но выяснить её происхождение (врождённая или приобретённая). А также 20 дополнительных таблиц для уточнения диагноза, они помогают проверить правильность поставленного диагноза. Они позволяют установить качество цветоощущения и выявить патологию или симуляцию. Про скрытое косоглазие у детей и взрослых расскажет этот материал.
FALANT – тест
FALANT-тест применяется при специальном диагностировании, когда цветовое восприятие является особым требованием на работе. Он используется в США для оценки зрения людей, желающих поступить на военную специальность. Смысл теста заключается в том, что на некотором расстоянии от человека располагается маяк направляющий луч, а тестируемый должен определить оттенок излучаемого света. О причинах косоглазия у детей читайте здесь.
Луч аппарата устроен так, что в нём присутствует 3 оттенка, а сам луч пропускается через особый приглушающий фильтр. Страдающие данным заболеванием не могут распознать цвет луча.
Методы диагностики
Для точной постановки диагноза помимо стандартной проверки остроты зрения могут применяться специализированные тесты. К ним относятся ковре-тест и исследование с цилиндром Мэддокса. Далее о них.
При гетеротрофии наблюдается медленное передвижение одного пораженного глазного яблока.тут
Цилиндр Мэддокса
Методика считается более точной. В рамках проведения процедуры пациент фокусирует взгляд на лампе. Источник света должен находиться на расстоянии 5 м (для дали) или 33 см (для оценки с близкого расстояния). Врач надевает пациенту специальную оправу, перед левым глазом устанавливается призменный компенсатор, перед правым – цилиндр Меддокса. Горизонтальная фория Цилиндр устанавливается в оправу горизонтально, призменный компенсатор – вертикально. Перед правым глазом пациента расположена вертикальная красная линия. Пациент находится с открытыми глазами, он должен сказать, с какой стороны от источника света расположена красная линия. Также узнайте про особенности альтернирующего косоглазия в статье.

Исследование с цилиндром Мэддокса – наиболее точный метод диагностики Гетерофории.
При прохождении линии прямо по лампе врач диагностирует отсутствие скрытого косоглазия. Расположение линии со стороны цилиндра свидетельствует об эзофории (отклонении глазного яблока внутрь), если она расположена с противоположной стороны диагностируется экзофория ( отклонение наружу).
Заболевание имеет массу проявлений
Тиреоидит относится к подгруппе воспалительных заболеваний с многообразной этиологией болезней, из чего надлежит проявление различных признаков. При любой из вероятных форм тиреоидита случается дефект клеточных мембран щитовидной железы согласно патологической морфологической картине. На основе этой картины формируется последующее классифицирование с всевозможными видами тиреоидита. Заболевание может протекать в нескольких формах:
Елена Малышева в прямом эфире. «Дорогие мои, не удаляйте щитовидную железу! Лучше…» Читать далее »
- подострой;
- острой;
- подострой гранулематозной;
- подострой лимфоцитарной;
- хроническиой;
- хронической фиброзной;
- хронической лимфоцитарной.
Стоит отметить, что заболевание может переростать из одной формы в другую, более сложную.
Виды исследований
Для установления точного диагноза специалисты могут прибегать к различным диагностическим методам.
Сюда относятся следующие:
- определение угла косоглазия по Гиршбергу;
- исследование с синоптофором;
- цветовой тест Белостоцкого-Фридмана;
- тест Уорса;
- растровая гаплоскопия.
Определение угла косоглазия по Гиршбергу
В рамках диагностики применяется офтальмоскоп. Схема включает в себя такие этапы.
- Включение прибора.
- Направление пациентом взгляда на отверстие, расположенное в центральной части аппарата.
- Фиксирование офтальмологом расположения световых бликов.
- Блик на здоровом глазу расположен строго в центральной части зрачка.
- Больной глаз демонстрирует фиксирование блика на некотором расстоянии от зрачка.
- Замер угла отклонения.
- Выключение прибора.
Углы страбизма могут быть разными, в зависимости от расположения блика:
- если блик не покидает пределы зрачка, угол находится на уровне 10 градусов;
- при расположении световой точки на краю зрачка, угол отклонения составит 15 градусов;
- при нахождении блика посредине радужки, угол варьируется в пределах от 25 до 30 градусов.
После того, как диагностика будет завершена, специалист сравнивает первичный и вторичный угол косоглазия. Первичный – это угол, пострадавший от страбизма, вторичный – показатель полноценно работающего глаза. Делаются выводы о необходимости проведения хирургического вмешательства.
Исследование с Синоптофором
Синоптофор – это один из наиболее популярных приборов для проведения гаплоскопической диагностики. В приборе механическим способом разделяются поля зрения. Для этого предусматриваются две оптические подвижные трубки. С их помощью проводится проверка посредством парных тест-объектов.
Внутри прибора может происходить перемещение тест-объектов в вертикальном, горизонтальном направлении, против и по часовой стрелке. Они отличаются между собой по типу контрольных элементов для каждого глаза.
Совмещая парные рисунки, можно понять, присутствует или отсутствует бинокулярное слияние. Если его нет, это свидетельствует о наличии функциональной скотомы.
Обнаружив, что слияние все-таки имеется, определяются фузионные резервы. Для этого тест-объекты сводят или разводят до того момента, пока не появляется двоение проверочных объектов.
Применение Синптофора дает возможность установить угол косоглазия (объективный или субъективный), определить способность к слиянию картинки объектов, установить фузионный резерв, обнаружить функциональную скотому.
Цветовой тест Белостоцкого-Фридмана
В рамках проведения четырехточечного цветового теста Белостоцкого-Фридмана используются два синих или зеленых кружка, остальные имеют красный и белый оттенок. Пациент смотрит на них через очки красно-зеленого цвета.
Возле правого глаза появляется фильтр красного цвета, левого – зеленого цвета. Белый круг, расположенный по центру, при просмотре через зеленые и красные фильтры, будут восприниматься в качестве красного или зеленого, исходя из того, насколько преобладает зрение левого или правого глаза.
При наличии монокулярного зрения правого глаза обследуемы будет видеть два красных кружка (при просмотре через стекло красного цвета). В случае с левым глазом – лишь три зеленые.
Одновременное зрение предусматривает просмотр пяти кружков – 3-х зеленых и 2-х красных. Одновременное зрение характеризуется просмотром четырех кружков – по паре зеленых и красных.
Используя поляроидные или растровые фильтры Баголини, как и в случае с применением цветового прибора, предусматривается наличие общего объекта для слияния, а также нескольких объектов, которые можно увидеть только одним глазом.
Методика анализа бинокулярного зрения отличается между собой в зависимости от степени «диссоциирующего» действия. В цветовом оборудовании оно характеризуется большей выраженностью, в то время как в растровых и поляроидных тестах выраженность поменьше. Причина – в очках условия становятся максимально естественными.
Тест Уорса
Тест включает в себя две фигуры зеленого цвета, воспринимаемые человеком посредством зеленого стекла. Также есть одна красная фигура, на которую пациент смотрит через стекло красного цвета. Фигура белого цвета просматривается сразу двумя глазами.
При наличии бинокулярного зрения человек видит сразу четыре фигуры, одновременного – пять. Монокулярное зрение предусматривает распознавание либо трех зеленых, либо двух красных фигур.
Четырехточечный тест является одним из наиболее популярных. Перед проведением проверки пациент должен отойти на 1-5 метров. Врач надевает очки со светофильтрами. Их правая часть оснащена красной линзой, левая – зеленой.
Таблица Орловой
Таблица Сивцева, о которой было сказано выше, составлена из букв. Может возникнуть вопрос: как проверить зрение у детей, которые все еще не научились читать? Для этого используется таблица Орловой.

Таблица состоит из картинок, имеющих различный размер. Расположены картинки по тому же принципу, что и буквы в таблице Сивцева: от первого ряда с крупными изображениями до последнего — с мелкими.
В норме ребенок с расстояния 5 метров должен различать картинки в последней строчке. Если с различением изображений возникают проблемы, ребенка просят подходить к таблице до тех пор, пока он не назовет выбранную картинку.
При помощи таблицы можно проверить зрение в домашних условиях. Если будут выявлены нарушения, ребенка следует показать офтальмологу:

Картинки для проверки зрения у детей: таблица Орловой
Принципы диагностики тиреоидита
В диагностике подострого тиреоидита выделяют следующие этапы:
- анализ жалоб пациента;
- анамнез заболевания;
- оценка состояния больного (осмотр, объективный статус), клиническая картина;
- лабораторная диагностика;
- аппаратная и инвазивная диагностика (ультразвуковое исследование и сцинтиграфия).

Жалобы
При подостром тиреоидите пациенты жалуются на боли в горле или шее (чаще односторонние, в запущенных случаях – двусторонние), слабость, повышенное потоотделение, повышение температуры тела, сильное сердцебиение, учащенный пульс, потерю массы тела и другие признаки заболевания, которые исчезают и появляются в зависимости от стадии болезни.
Анамнез заболевания
Важное значение имеет указание на перенесенную недавно вирусную инфекцию, а также сезонность (ранняя весна – поздняя осень)
Осмотр и объективное обследование пациента
Должны насторожить бледность кожных покровов и дефицит (или быстрая потеря) веса у больного
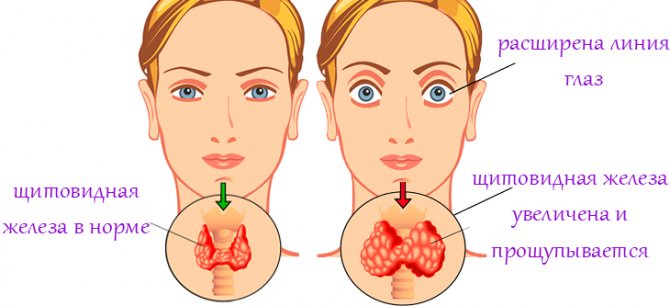
При пальпации (прощупывании) щитовидной железы внимание врача привлекает увеличенная в размере, плотная, болезненная доля щитовидки (изменения могут быть как локальными, так и диффузными), влажные липкие кожные покровы пациента, учащенный пульс. При аускультации (выслушивании) сердца обращает на себя внимание тахикардия (учащенное сердцебиение) при тиреотоксикозе; гипотиреоз же можно заподозрить по ослаблению и глухости тонов сердца
Лабораторная диагностика
Начинают обследование с общеклинического анализа крови, в котором отмечается значительное повышение скорости оседания эритроцитов (СОЭ) при отсутствии лейкоцитоза (большого количества лейкоцитов) и сдвига в лейкоцитарной формуле. Менее специфичные, но также часто отмечающиеся признаки: лимфоцитоз (увеличение количества лимфоцитов) и нормохромная анемия (снижение уровня гемоглобина при нормальном цветовом показателе).
При гормональных исследованиях крови наблюдаются следующие изменения:
- тиреотоксикоз отличается низким уровнем тиреотропина (ТТГ) и повышенным — тиреоидных гормонов (Т3 и Т4);
- при эутиреозе показатели балансируют в пределах нормы;
- при гипотиреозе уровень тиреоидных гормонов снижается, а тиреотропинов – повышается.
В первый месяц болезни в крови могут обнаруживаться антитела к тиреоглобулину, что также является важным диагностическим критерием. Но уже через пару месяцев они исчезают, что делает нецелесообразным назначение данного исследования на более поздних сроках.
Аппаратная и инвазивная диагностика
В исследовании подострого тиреоидита наиболее информативны следующие виды обследования:
- Ультразвуковое исследование (УЗИ) щитовидной железы.
- Сцинтиграфия (инвазивный метод, предполагающий введение в кровь пациента радиоконтрастного вещества).
Метод УЗИ позволяет обнаружить увеличение объема щитовидки (или ее части), а также характерные для тиреоидита гипоэхогенные (темные) участки в ее долях. Эти зоны можно сравнить с клубами пыли, они могут перемещаться по мере прогрессирования заболевания и вовлечения в процесс новых участков щитовидной железы.
Для сцинтиграфии используют радиоактивный йод, который вводится в организм пациента с целью оценки функциональных возможностей щитовидной железы. Этот метод позволяет выявить так называемые «холодные участки», клетки которых не захватывает радиофармацевтический препарат.
Еще один метод диагностики инфекционного воспаления щитовидной железы – тест Крайля. В его основе лежит назначение пациенту кортикостероидного гормона (преднизолона) в установленной дозировке. Значительное облегчение боли в области шеи, а также заметное снижение СОЭ в течение короткого времени позволяет подтвердить диагноз.
Дифференциальная диагностика вирусного тиреоидита
Некоторые другие заболевания могут иметь симптомы, характерные для подострого тиреоидита, поэтому врач должен уметь различать болезни с похожей клинической картиной, чтобы не ошибиться с диагнозом. От его профессионализма зависит прогноз для жизни и сроки выздоровления больного.
Тиреоидит де Кервена дифференцируют с:
- Гипертиреозом (диффузный токсический зоб);
- Острым тиреоидитом;
- Тиреоидитом Хашимото (аутоиммунным);
- злокачественными новообразованиями щитовидной железы;
- кровоизлиянием в щитовидный орган;
- воспалением пищевода и трахеи;
- Пародонтальным абсцессом;
- Флегмоной шеи.
В случае трудностей с диагностикой и невозможности верифицировать диагноз другими методами проводят упомянутый ранее тест Крайля.
«Они не все плохие, просто можно нарваться»
— То, что тесты есть в продаже как в сети Интернет, так и в аптеках, мы однозначно в курсе, — сообщила нашему изданию Лейла Фазлеева. — В целом в России зарегистрированы и разрешены к применению 84 экспресс-тест-системы для определения антител к новой коронавирусной инфекции. Факт регистрации подтверждает то, что данная продукция разрешена к применению. Цены на них не подлежат государственному регулированию. Их формирование осуществляется в зависимости от отпускных цен производителей, отпускных цен организаций оптовой торговли, даты поставки, объема закупок.
Более категорично о стоимости, а также о качестве экспресс-тестов на коронавирус высказался директор научно-клинического центра прецизионной и регенеративной медицины КФУ.
— Что касается цен, то они устанавливаются «от балды». Если говорить о качестве, то в начале пандемии Европа вернула несколько китайских партий из-за низкого качества. Это не значит, что они все плохие, просто можно нарваться на всякое
Важно понимать, есть у этих тестов регистрационные удостоверения или нет, поскольку это тоже определенная проверка, — резюмировал Альберт Ризванов
Лина Саримова
ОбществоМедицина Фазлеева Лейла РинатовнаРизванов Альберт Анатольевич
Симптомы
Симптомы подострого тиреоидита
Развитию заболевания предшествуют продромальные симптомы, которые появляются после выздоровления от ОРВИ или гриппа через 1,5 месяца. Это могут быть общее недомогание, боль в мышцах, слабость, утомляемость. Само заболевание начинается остро:
- озноб, повышение температуры до 38, боль по передней поверхности шеи, которая усиливается при глотании, кашле и поворотах шеи, она иррадиирует в ухо и нижнюю челюсть. Если боль сначала появляется в одной половине шеи, то по мере прогрессирования процесса она распространяется на другую сторону.
- Болезненность может быть выраженной, поэтому осмотр железы затруднен. Характерным является переменная интенсивность боли, а также она может переходить из одной области доли в другую. Причиной боли является отек железы и растяжение капсулы, которая ее окружает. При пальпации железы определяется локальная или разлитая болезненность (это зависти от того насколько железа вовлечена в воспалительный процесс). Увеличенная доля железы (или вся железа) плотная.
Кожа обычно не изменена, но может определяться покраснение ее из-за рефлекторного расширения сосудов. Нередко боль является единственным проявлением этой формы тиреоидита. Лимфатические узлы не изменены. У 50% больных выявляется тиреотоксическая фаза (высвобождение тиреоидных гормонов в кровь), что сопровождается повышенной возбудимостью и раздражительностью, слабостью, потливостью, тахикардией и подтверждается исследованием гормонов. У половины больных тиреотоксикоз вообще отсутствует. Также часто встречаются случаи без болевого синдрома, но отсутствие его не исключает заболевания, если есть другие критерии, подтверждающие это заболевание. Достоверный клинический критерий — болезненность железы и умеренное ее увеличение.
При классическом течении заболевания явления тиреотоксикоза сменяются симптомами гипотиреоза, поскольку истощается синтез гормонов. При этом уровни Т3 и Т4 снижаются, а уровень тиреотропного гормона повышается. Через 6-8 месяцев восстанавливается эутиреоидное состояние. Классическая смена фаз функции железы не является обязательной. Заболевание может проявлять себя только тиреотоксикозом или сразу гипотиреозом.
Возможны следующие клинические формы заболевания:
- фульминантная (выраженные проявления, быстрое течение);
- пролонгированная (медленное развитие симптомов, незначительная болезненность, субфебрильная температура, отсутствие интоксикации);
- псевдотиреотоксическая (преобладают признаки тиреотоксикоза);
- псевдонеопластическая (быстрое увеличение железы и выраженное уплотнение).
Симптомы болезни де Кервена (стенозирующий теносиновит)
Больных беспокоят боли в области основания I пальца руки (место сочленения с лучевой костью предплечья), ограничение движений, припухлость, местное повышение температуры, покраснение. При смене положения пальца ощущается трение сухожилий и усиливается боль. Усиление боли наиболее выражено при отведении пальца в сторону и приведению его к мизинцу. Боль может быть настолько выраженной, что распространяется на предплечье. Синдром де Кервена может иметь длительное течение. Сначала боли и нарушение функции не выраженные и пациент не придает этому значения и не обращается к врачу. При длительном течении формируется плотный узелок (утолщение сухожилия) в области лучевой кости, которое смещается при движении пальца.
Симптомы гетеротропии
Кажущееся косоглазие
Новорожденные дети до 6-месячного возраста не способны фиксировать предметы, поэтому глаза «плавают». Так же при определенном строении черепа с широкой переносицей может казаться, что есть гетеротропия. Это является нормой (так называемое мнимое, или кажущееся косоглазие).
Скрытое косоглазие
Скрытое косоглазие появляется вследствие разницы силы мышц с обеих сторон. При взгляде обоими глазами включаются компенсаторные мышечные механизмы и гетеротропия не заметна. Но при выключении из зрительного акта одного глаза, например, закрыв его рукой, второй отклоняется в сторону. В зависимости от стороны выделяют эзофорию (кнутри), экзофорию (кнаружи), гипофорию (вниз), гиперфорию ().
Лечение скрытого косоглазия требуется только в случаях возникновения астенопии (зрительного утомления). Назначают коррекцию аномалий рефракции.
Истинное косоглазие
Истинное косоглазие может быть содружественное и паралитическое. При этом один или оба глаза отклоняются в сторону.
Содружественное косоглазие бывает в основном у детей, сопровождается нарушением бинокулярного зрения. В зависимости от того, куда отклоняется глаз, различают:
– эзотропию (сходящееся) – экзотропию (расходящееся) – вертикальное (-гипертропия, вниз-гипотропия) – комбинированное косоглазие
Существует монолатеральное (косит только один глаз) и альтернирующее (отклоняются оба глаза попеременно) косоглазие.
В зависимости от вовлечения в процесс аккомодации страбизм бывает:
– аккомодационный. При адекватной коррекции аметропии положение глаз становится нормальным. – неаккомодационное. Коррекция эффективна только после оперативного лечения. – частично-аккомодационное. Ношение очков или контактных линз не полностью устраняет отклонение одного или двух глаз.
В зависимости от величины девиации (отклонения) косоглазие бывает:
– очень небольшое (до 5 градусов) – небольшое (6-10 градусов) – среднее (11-20 градусов) – выраженное (21-35 градусов) – резко выраженнное (более 36 градусов)
Паралитическое косоглазие возникает из-за пареза или паралича глазодвигательных мышц, вследствие травм, опухолей, инфекционных или неврологических заболеваний. Симптомы: ограничение или полная неподвижность глаза, двоение, компенсаторный поворот головы. Основной метод лечения-хирургический (пластика мышц)
Паралитическое косоглазие
Больной страбизмом может предъявлять следующие жалобы: отклонение одного или обоих глаз в сторону, двоение, снижение остроты зрения, астенопия (зрительное утомление), а также связанные с основным заболеванием, вызвавшим косоглазие.
Профилактика
Для профилактики монокулярного зрения (двоения в глазах) рекомендуется придерживаться следующих советов:
- Два раза в год проходить офтальмологическое обследование. Своевременный подход к врачу поможет снизить риск развития инфекционных и воспалительных заболеваний. Способствует выявлению патологии на ранних стадиях.
- Два раза в год пропивать глазные витамины. Например, Черника Форте, Витрум Вижн, Компливит Офтальмо.
- Выполнять гимнастику для глаз. Чередовать работу за компьютером и отдых. Рекомендуется не сидеть долго за компьютером. Не увлекаться телевизором. При долговременной работе за компьютером использовать специальные очки (для сидения за компьютером). Применять специальные капли для увлажнения глаз.
- При появлении отрицательных симптомов немедленно обращаться к врачу. Нельзя запускать заболевания глаз. Зрительный аппарат – нежный орган. При «затяжных» заболеваниях можно полностью лишиться зрения.
- Вести активный образ жизни. Стараться добавлять в пищу больше фруктов, овощей. Регулярно употреблять мясо. Желательно посещать бассейн.
- Соблюдать диету. Люди с лишним весом подвержены развитию монокулярного зрения.
- Тщательно следить за глазным давлением. При регулярном повышении рекомендуется обратиться к врачу.
Необязательно придерживаться каждого совета. Выполнение хотя бы некоторых из них снижает риск появления глазных патологий (в том числе и монокулярного зрения).
Диагностирование
Обычно диагностика проводится комплексно.
Учитывается состояние пациента:
- Болевые ощущения в месте расположения щитовидки. Усиление боли при любых движениях головой, во время проглатывания, при кашле. Болевые ощущения отдаются к нижней челюсти, к ушам и в затылок.
- Тело пациента лихорадит, температура 39-40, присутствует озноб, сильная головная боль, увеличены лимфоузлы, наблюдаются все признаки инфекционного процесса.
- Увеличенные размеры щитовидки, во время прикосновения ощущается резкая боль. Во время пальпации порой можно обнаружить более мягкий участок со сформированным абсцессом.
После пальпации назначают ряд исследований для уточнения диагноза. При остром тиреоидите отклонений показателей ТТГ, Т3 и Т4 и антител к ТПО и ТГ нет. Обязательно нужны общие данные крови, которые являются свидетелями воспалительных процессов: лейкоцитозах, СОЭ.
На УЗИ проводится обследование с целью изучить размеры, положение органа, структуру железы. УЗИ используется как информативный способ. Так , при гнойной форме можно точно определить размеры, то есть отклонения в сторону увеличения, какова однородность структуры.
При негнойном тиреоидите получают представления о том, каковы размеры: нормальные либо диффузно увеличены, очаги с пониженной эхогенностью, увеличение кровенаполнения.
МРТ и КТ. Эти два метода помогают оценить, в каком состоянии находится железа и соседние органы.
Если нужно, проводят гистологическое исследование тонкоигольной биопсией. Больше информации получают, производя цитологическое исследование. Забор материала для цитологии проходит во время взятия проб тонкоигольной биопсии. Цитология дает возможность исследовать под микроскопом состояние клеток. Это основной метод, который дает все основания утверждать диагноз.
При гнойной форме тиреоидита цитологический анализ исследует гной и его состав: нейтрофилы, некроз. Затем требуется проводить бактериологические исследования, то есть сделать посев на наличие микрофлоры, что позволит узнать вид бактерий-возбудителей и чувствительность их к антибиотикам.
Метод сцинтиграфии может точно определить место расположения железы, ее формы, гнойнички, аномалий развития.
Как проводится диагностирование?
Основным в диагностике этого заболевания является наличие типичной картины клинического течения заболевания. Кроме этого используются инструментальные методы диагностики в виде обследования на УЗИ, а также лабораторные методы в виде анализов крови на СОЭ, С-реактивный белок.
Немаловажно в диагностике и выявления признаков иммунизации организма относительно тиреоглобулина. Последнее вызвано тем, что части тиреоглобулина, которые преобразованы вирусом, в больших количествах попадают в кровь при разрушении клеток щитовидки, и принимаются иммунной системой за чужих
Как следствие происходит выработка антитиреоидных антител.
Подтверждением диагноза может служить реакция на прием больным глюкокортикоидных препаратов. В случае правильного диагноза симптоматика заболевания исчезает на протяжении трех дней
Не менее важной является и дифференциальная диагностика относительно остальных заболеваний щитовидной железы. Последняя позволит исключить возможность постановления неправильного диагноза на основе схожих симптомов
Стадии развития
Для подострого тиреоидита де Кервена характерна смена симптоматики в соответствии с периодом болезни.
Начальная (острая, тиреотоксическая)
Длительность ее от 1 до 2 месяцев. Пациенты жалуются на появление боли в области шеи, неприятные ощущения при прощупывании щитовидной железы. Из-за массивного разрушения клеток и выхода гормонов в кровь возникает гипертиреоз (тиреотоксикоз).
Гипертиреоз
Переходная (эутиреоидная)
Запас гормонов постепенно снижается, усиленное поступление их в кровь приостанавливается. Наступает стадия компенсации – эутиреоз. Концентрация тироксина и трийодтиронина в этот период в норме. Подобное состояние может сохраниться, но при тяжелом воспалении наступает следующий период истощения.
Временный гипотиреоз
Количество функционирующих клеток снижено из-за разрушения вирусами и антителами, а резервного запаса нет. Начинается стадия субклинического (только в анализах) или манифестного (явного) гипотиреоза. Вначале этого периода снижается способность захватывать йод из крови, но по мере ликвидации воспаления этот процесс нормализуется, а затем возрастает.
Восстановление
Структура железы и продукция гормонов возвращаются к исходным. Концентрации гормонов приходят к норме, но еще некоторое время клетки усиленно поглощают йод. Низкая функция (стойкий гипотиреоз) не характерна, но ее могут вызывать йодсодержащие препараты. Такая парадоксальная реакция связана с повышенной чувствительностью клеток после воспалительного процесса, что нужно учитывать при назначении лечения.
Заключение
- Независимо от причины возникновения у взрослых и детей, а также времени появления признаков заболевания косоглазие нуждается в своевременном лечении.
- Чаще всего здесь показана комплексная терапия, которая определяется на основании тщательной диагностики, которая проводится каждые 2 месяца на протяжении всего курса.
- Важную роль в лечении играет оптическое восстановление зрения.
- В зависимости от типа очки изготавливаются для постоянного ношения или для проводимой курсами аппаратной коррекции. Помимо устранения косоглазия они позволяют решать сопутствующие офтальмологические проблемы, возникающие у ребенка с первых лет жизни.
- Для достижения оптимального результата необходимо следовать всем указаниям врача-офтальмолога.
Выводы:
- Дейтеранопия служит ограничением при выборе специальности (медработники, военные), где цветовосприятие является важным фактором.
- Предупреждающих профилактических мероприятий по дейтеранопии нет.
- Так как дальтнонизм передается по генетике, наследственная дейтеранопия неизлечима. Для исправления цветовосприятия рекомендуется применять очки с особым световым фильтром, а также ношение контактных линз со специальным цветовым нанесением.
- Приобретённая форма болезни устраняется при помощи лечения зрительных органов.
- Диабетикам, больным катарактой рекомендуется 2 раза в год обследоваться у специалиста.